Dekubitusgrad
Dekubitus Grade 1 – 4 – Wie werden sie eingeteilt und was sagen sie aus?
Ein Dekubitus ist eine Wunde, die sich bei einem immobilen Patienten bildet. Die Schwere wird in die Dekubitus Grade 1 – 4 eingeteilt. Die Stadien richten sich danach, wie tief die Wunden sind und was die Behandlung beeinflussen kann.
Was ist ein Dekubitus?
Dekubitus ist eine lokalisierte ischämische Läsion der Haut und/oder des darunter liegenden Gewebes, die in der Regel auf einem Knochenvorsprung liegt. Wenn weiches Gewebe (Haut und Muskeln) zwischen einer harten Fläche und einem Knochen komprimiert wird, entstehen Wunden. Sie sind das Ergebnis eines Drucks, oft in Verbindung mit Scherung. Aufgrund des Sauerstoffmangels im komprimierten Gewebe wird dieses nach und nach zerstört.
Durch Verletzung und Immobilität können sich die Betroffenen nicht oder nur wenig bewegen. Das Dekubitus-Wundliegen ist bei falscher Lagerung oder nicht ausreichender Pflege die schmerzhafte Folge dieser Unbeweglichkeit. Auch die verminderte Wahrnehmung kann die Entstehung durch fehlende Positionswechsel fördern.
In Deutschland entwickeln etwa 400.000 Risikopatienten jedes Jahr einen Dekubitus. Hier handelt es sich um eine kostspielige Krankheit, die die Lebensqualität des Patienten stark beeinträchtigt und in den meisten Fällen verhindert werden könnte.
Dekubitus gefährdete Körperstellen sind die Stellen, an denen die Haut stark komprimiert wird:
- An den Fersen,
- am Gesäß,
- am Steißbein,
- am unteren Rücken,
- an den Schulterblättern,
- an den Ellenbogen
- oder am Hinterkopf.
Es gibt drei Arten von Dekubitus:
- Unfallbedingter Dekubitus, wenn er durch eine Störung der Mobilität verursacht wird;
- Neurologischer Dekubitus, der mit bestimmten chronischen Krankheiten verbunden ist, die die Bewegungsfähigkeit und die Sensibilität (einschließlich des Schmerzempfindens) beeinträchtigen;
- Multifaktorieller Dekubitus, wenn der Patient an mehreren Krankheiten leidet und für längere Zeit im Krankenhaus liegt (Reanimation, Palliativpflege etc.).
dermolex möchte durch Aufklärung den Akteuren im Gesundheitswesen, aber auch den Patienten selbst und den Entscheidungsträgern helfen, die Prävention, Behandlung und Prognose von Druckgeschwüren zu verbessern.
In diesem Beitrag beantworten wir die wichtigsten Fragen:
- Was sagt der Dekubitus Grad aus?
- Welche Dekubitus Grade gibt es?
- Wie erkennen Sie ein Dekubitus Anfangsstadium?
- Welche Behandlung ist notwendig?
Keine Zeit für den kompletten Beitrag? Dann schauen Sie sich unsere Zusammenfassung an.
Das könnte Sie auch interessieren: Palliativpflege zu Hause
Dekubitus Grad – Die Zusammenfassung für Eilige
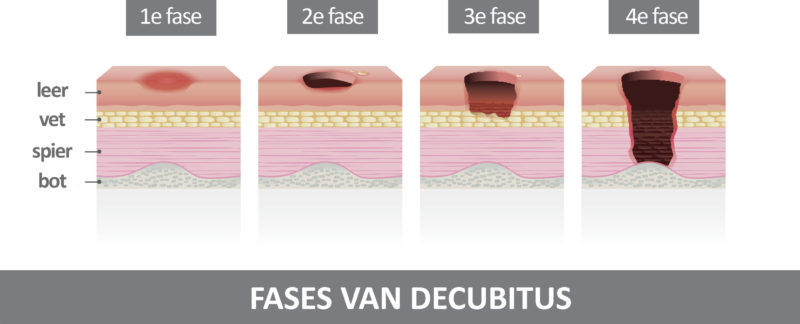
Es gibt 4 Stadien, in denen sich ein Dekubitus entwickelt:
- Im Dekubitus Grad 1 tritt eine Rötung auf. Sie wird nicht weiß, wenn man mit dem Finger darauf drückt. Die betroffene Hautstelle ist hart und heiß und kann sich verfärben. Leichte Druckschmerzen und Jucken sind typisch in diesem Anfangsstadium.
- Im Dekubitus 2. Grades bildet sich bereits eine Wunde durch Abrieb (Reibung) oder wird blasenförmig. Bis hierher ist die Heilung reversibel.
- Im Dekubitus Stadium 3 wird das Gewebe schwarz und es bildet sich eine Nekrose. Dermis, Epidermis und Hypodermis, die drei Schichten der Haut, sind betroffen.
- Der Dekubitus Grad 4 greift auf den Muskel über und schädigt Knochen und Sehnen. Massive Schmerzen und Infektionen können die Lebenserwartung bei älteren Menschen drastisch senken!
Risikopersonen sollten täglich auf Anzeichen für die Entwicklung eines Dekubitus untersucht werden. Dabei muss der Körper von Kopf bis Fuß inspiziert werden. Achten Sie besonders auf die knöchernen Bereiche, denn diese sind stark gefährdet. Hautstellen, die sich bei Druck nicht weiß verfärben, sind ein Alarmzeichen!

Inhaltsverzeichnis
Dekubitus Grade – Der Überblick
Dekubitus Anfangsstadium – Achten Sie auf diese Zeichen
Dekubitus Grade 1 – 4 – Die Behandlung
Dekubitusstadien – Das Dermolex Fazit
Dekubitus Grade – Der Überblick
Eine erste Bewertung der Dekubitus Grade ist für die Wahl einer Behandlungs- und Betreuungsstrategie von entscheidender Bedeutung. Die Risikoanalyse dient als Referenz für die weitere Beurteilung.
Die richtige Einteilung in die einzelnen Dekubitusgrade wird von der Pflegekraft und dem Arzt gemeinsam durchgeführt. Sie ermöglicht eine kohärente Behandlung des Patienten.
Übrigens seit 2014 nutzen Mediziner und Pflegepersonal einheitlich die Bezeichnung Dekubitus Kategorie.
Für die Risikobewertung werden meist die Norton Skala oder Braden Skala herangezogen.
Ein ganzheitlicher Pflegeplan sollte auf dieser Risikobewertung und Anfangsbeurteilung basieren, in der medizinischen und pflegerischen Akte des Patienten vermerkt werden und eine kontinuierlich gute Pflege ermöglichen.
Diese Beurteilung informiert den Patienten über den Dekubitus Grad und kann seine Teilnahme an der Pflege fördern. Und die Pflege-Einrichtung kann so die Planung und Organisation der Pflege, die Vorhersage der Arbeitsbelastung und die Schätzung der Kosten vornehmen.
Es wird die Anzahl und für jeden Dekubitus die Lokalisation, das Stadium, die Messung der Wundoberfläche und -tiefe sowie das Aussehen der periläsionalen Haut angegeben. Der Bericht enthält auch eine Beurteilung der Schmerzen.
Die Häufigkeit der Folgebewertung ist nicht klar festgelegt. Sie hängt von der Entwicklung des Dekubitus, seinen Komplikationen und den gewählten Verbänden ab. Solange es nekrotische oder fibrinöse Bereiche oder Ablagerungen und Anzeichen einer Infektion gibt, muss die Bewertung bei jedem Verbandswechsel täglich erfolgen.
Dekubitus Anfangsstadium – Achten Sie auf diese Zeichen
Die Entstehung ist auf Druck, Reibung oder Scherung zurückzuführen. Das Dekubitus Anfangsstadium erkennt man an einer anhaltenden Rötung meist an einer Stelle, an der Knochen und Haut direkt aufeinanderliegen. Tasten Sie die Haut leicht ab, um eine mögliche Schmerzreaktion zu erkennen.
Mit diesem einfachen Test erkennen Sie das Wundliegen bereits im Anfangsstadium:
Üben Sie mit dem Finger 3 Sekunden lang leichten Druck auf die gerötete Stelle aus und lassen Sie dann wieder los.
- Eine weiße Markierung erscheint und färbt sich wieder rot, es bildet sich kein Dekubitus. Die vorbeugende Behandlung mit einem Dekubitus Gel wird dennoch empfohlen.
- Die Haut bleibt rot, es handelt sich um einen beginnenden Dekubitus 1. Grades, der sich durch eine offene Wunde fortsetzen kann und umgehend behandelt werden muss.
Bleibt die Haut gerötet, alarmieren Sie das Pflegeteam, damit Maßnahmen wie Positionswechsel und Mobilisierung eingeleitet werden. Die Stelle muss überwacht und mit einem entsprechenden Verband oder Dekubitus Pflaster geschützt werden!
Es ist unmöglich, über Dekubitus zu sprechen, ohne die Prävention zu erwähnen, die eine Schlüsselphase vor und nach dem Auftreten eines Dekubitus bei einem Patienten darstellt. Bei einem Patienten muss eine spezifische Überwachung fortgesetzt werden, um bereits am Anfang weitere Hautveränderungen zu vermeiden.
Beugen Sie dem Wundliegen vor! Dabei kann ein Anti Dekubitus Gel wirksam helfen.
Dekubitusprophylaxe
Die Umsetzung der allgemeinen Präventionsmaßnahmen beginnt mit der Identifizierung der Risikofaktoren.
Die Dekubitusprophylaxe gilt für alle Patienten mit intakter Haut, die jedoch als gefährdet eingestuft werden und zielt darauf ab, das Auftreten neuer Druckgeschwüre bei Patienten, die bereits einen Dekubitus entwickelt haben, zu verhindern.
Eine Umsetzungsstrategie ist notwendig, um die Präventionsmaßnahmen zu übernehmen, unabhängig davon, wo sie durchgeführt werden (Gesundheitseinrichtungen, Altenheime, zu Hause).
Jetzt mehr lesen!
Dekubitus gefährdete Körperstellen – Hier ist das Risiko besonders hoch!
Die am häufigsten betroffenen Bereiche sind in Rückenlage Dekubitus an der Ferse, der Kreuzbeinbereich, insbesondere Dekubitus am Gesäß und am Steißbein. Die Seitenlage erhöht das Risiko an den Oberschenkeln und den Fußknöcheln.
Dekubitus Risikofaktoren
Die Faktoren, die heute als Dekubitus Risikofaktoren betrachtet werden, stammen aus der klinischen Erfahrung. Sie werden unterschieden in Faktoren, die den Dekubitus erklären und Faktoren, die das Auftreten eines Dekubitus vorhersagen. Die meisten Risikofaktoren sind erklärende Faktoren und können in extrinsische oder mechanische Faktoren und intrinsische oder klinische Faktoren unterteilt werden.
Extrinsische Risikofaktoren
Die Einwirkung auf die Haut, die zu einem Dekubitus führt, ist der wichtigste extrinsische Faktor. Es kann sich dabei um Druck, Reibung oder Scherung handeln. Etwa, wenn der Patient aus seiner Sitzposition rutscht und diese nicht selbst korrigieren kann. Auch Feuchtigkeit macht die Haut empfindlicher (Schweiß, Wundexsudat, Urin etc.).
Intrinsische Risikofaktoren
Mangelnde Mobilität, ob im Krankenhaus, bettlägerig, ständig im Rollstuhl oder mit motorischen Störungen, ist der wichtigste intrinsische Risikofaktor.
Dekubitus Gradeinteilung
Es gibt zahlreiche klinisch-anatomische Klassifikationen, die eine Dekubitus Gradeinteilung beschreiben. Das Stadium Dekubitus wird in 4 anatomische Kategorien je nach Tiefe der Läsionen eingeteilt. Die ersten beiden Kategorien sind bei schneller Reaktion und guter Pflege reversibel.
| Dekubitus Grad 1 | Die erste Kategorie ist eine beobachtbare, druckbedingte Veränderung der intakten Haut, die sich durch eine Veränderung eines oder mehrerer der folgenden Merkmale im Vergleich zum benachbarten oder kontrollierten Körperbereich äußert: Hauttemperatur (warm oder kalt), Gewebekonsistenz (fest oder weich) und/oder Empfindlichkeit (Schmerz, Juckreiz). Bei Personen mit heller Haut erscheint der Dekubitus als eine lokalisierte, anhaltende Rötung, während bei Personen mit pigmentierter Haut der Dekubitus eine anhaltende rote, blaue oder violette Färbung aufweisen kann. |
| Dekubitus Grad 2 | Verlust eines Teils der Hautdicke; dieser Verlust betrifft die Epidermis, die Dermis oder beide. Der Dekubitus ist oberflächlich und zeigt sich klinisch als Abschürfung oder flache Ulzeration. |
| Dekubitus Grad 3 | Verlust der gesamten Hautdicke mit Veränderung oder Nekrose des subkutanen Gewebes, die sich bis zur Faszie aber nicht darüber hinaus ausdehnen kann. Klinisch zeigt sich der Dekubitus als eine tiefe Ulzeration mit oder ohne Invasion des umgebenden Gewebes. |
| Dekubitus Grad 4 | Verlust der gesamten Hautdicke mit erheblicher Gewebezerstörung oder Befall von Muskeln, Knochen oder Stützstrukturen (Sehnen, Gelenke). Der Dekubitus 4. Grades kann mit Infektionen, Invasion und Fisteln verbunden sein. |
Diese Dekubitus Gradeinteilung berücksichtigt die Tatsache, dass sich in der Realität einige Dekubitus ohne sichtbare Zwischenschritte entwickeln können. Die Kategorien ermöglichen eine klinische Beurteilung durch einen Arzt und eine Pflegekraft, um gemeinsam die Behandlung festzulegen. Die Maße des Dekubitus müssen bei der Aufnahme angegeben werden, um den Zustand zu quantifizieren. Eine Schmerzbewertung (Ursachen, Intensität, Auswirkungen auf das tägliche Verhalten und den psychologischen Zustand) ist essenziell! Schmerzen sollten regelmäßig beurteilt werden, um die Behandlung besser steuern zu können.
Dekubitus Grade 1 – 4 – Die Behandlung
Dekubitus Grad 1
Bei einem Dekubitus 1. Grades ist es notwendig, die Auflageflächen mit geeigneten Unterlagen zu entlasten und keine zusammengerollten Decken oder Laken zu verwenden. Eine Dekubitus Matratze kann die Lagerung des Betroffenen optimieren und das Risiko verringern.
Verwenden Sie spezielle Kissen, Schaumstoffkissen, Füßlinge oder Matratzenauflagen, um den Druck zu verringern. Einige Kissen sind mit Wasser oder Luft gefüllt, um den Bereich zu stützen und zu polstern. Welche Art von Kissen Sie verwenden, hängt von Ihrer Wunde ab und davon, ob Sie im Bett oder in einem Rollstuhl sitzen. Sprechen Sie mit Ihrem Arzt darüber, was für Sie am besten geeignet ist, einschließlich der Form und des Materials.
Jede Effleurage ist zu unterlassen, um die subkutane Ischämie nicht fortzusetzen! Eine extradünne Hydrokolloide Wundauflage kann positioniert werden. Häufige Positionswechsel entlasten die Stelle und ermöglichen die Überwachung der Haut. Protokollieren Sie diese in einem Pflegeplan.
Dekubitus Grad 2
In diesem Stadium kommt es zum Verlust eines Teils der Hautdicke, der die Epidermis und die Dermis betrifft. Die Dekubitus Grad 2 Behandlung ähnelt in der Regel der Behandlung von Dekubitus der Stufe 1.
Das Wichtigste ist, die Ursache des Geschwürs zu ermitteln und zu beseitigen! Weitere Schritte sind:
- Beseitigung jeglichen Drucks auf die Stelle;
- regelmäßige Positionswechsel, mit oder ohne Hilfe;
- Teile des Körpers des Patienten mit Kissen abstützen;
- normales Bettzeug oder Matratzen gegen spezielle für die Druckentlastung tauschen;
- mit Salzwasser oder einem anderen vom Arzt zugelassenen Reinigungsmittel reinigen;
- mit der Reinigung loses, beschädigtes und abgestorbenes Gewebe entfernen;
- In einigen Fällen empfiehlt der Arzt ein chirurgisches Debridement;
- eine nährstoffreiche Ernährung mit viel Eiweiß, Vitaminen (insbesondere A und C) und Mineralien (insbesondere Eisen und Zink);
- auf eine angemessene Flüssigkeitszufuhr achten;
- die Bereiche so oft wie möglich untersuchen, mindestens zweimal am Tag.
Diese Wunden sollten innerhalb weniger Wochen abheilen, wenn sie schnell entdeckt und behandelt werden und der Patient bei guter Gesundheit ist. Bei Patienten, die sich in einem schlechten Gesundheitszustand befinden oder an Diabetes oder Lähmungen leiden, kann die Heilung schwieriger und langwieriger sein.
In jedem Fall sollten Sie immer den Rat des Arztes und ein professionelles Pflegeteam dazunehmen.
Dekubitus Grad 3
Das Dekubitus Stadium 3 ist das vorletzte des Fortschreitens des Dekubitus. Die Wunde ist jetzt durch alle Hautschichten bis ins Fettgewebe vorgedrungen und zeigt sich anhand einer tiefschwarzen Verfärbung, auch als Nekrose bezeichnet.
Die Betroffenen sind gefährlichen Infektionen ausgesetzt und die Heilung kann Monate dauern. Fieber, Ausfluss und Rötung um die Wunde sind erste Anzeichen für eine Infektion.
Die Wundversorgung Pflege ist wichtig, um den Heilungsprozess einer Druckverletzung einzuleiten. Patienten mit Dekubitus im Stadium 3 sollten sofort einen Arzt aufsuchen und sich behandeln lassen.
Die Behandlung von Dekubitus der Stufe 3 kann Folgendes umfassen:
- Antibiotika zur Bekämpfung der Infektion;
- ein spezielles Bett oder eine druck entlastende Matratze zur Unterstützung der Genesung;
- Debridement – die chirurgische Entfernung von abgestorbenem Gewebe;
- Druckentlastung des Dekubitus.
Die Behandlung dieser Verletzungen kann schwierig sein, da tiefe Wunden oft operiert werden müssen und nur langsam heilen. Dekubitus der Stufe 3 ist bei richtiger Pflege weitgehend vermeidbar!
Nekrose Definition – Was ist eine Nekrose?
Nekrose ist das Absterben von Körpergewebe. Sie tritt auf, wenn zu wenig Blut zum Gewebe fließt. Dies kann durch Verletzungen, Dekubitus, Strahlung oder Chemikalien verursacht werden. Eine Nekrose kann nicht rückgängig gemacht werden.
Dekubitus Grad 4
Der Dekubitus 4. Grades bringt den Verlust der gesamten Hautdicke mit erheblicher Zerstörung des Gewebes oder Befall von Muskeln, Knochen oder Stützstrukturen (Sehnen, Gelenke). Diese tiefe Wunde führt oft zu extremen Schmerzen, Infektionen oder invasiven Operationen. Die Lebenserwartung kann rapide sinken!
Dekubitus des Stadiums 4 sollte so schnell wie möglich behandelt werden, da er für einen Pflegeheimpatienten ein hohes Risiko für tödliche Gesundheitsprobleme darstellt.
Die Behandlung kann Folgendes umfassen:
- Antibiotika;
- Verabreichung von bakterienabtötenden Medikamenten zur Behandlung von Infektionen;
- Entfernung von beschädigtem, infiziertem oder abgestorbenem Gewebe aus dem Dekubitus;
- Hauttransplantationen: Bedecken des betroffenen Bereichs mit gesunder Haut.
Es kann zwischen 3 Monaten und 2 Jahren dauern, bis ein fortgeschrittenes Stadium 4 abgeheilt ist.
Haben Sie einen Angehörigen in der Familie, der betroffen ist? Lassen Sie den Vorfall auf einen Pflegefehler hin untersuchen. Sprechen Sie mit dem behandelten Arzt und wechseln Sie schnellstens die Pflegeeinrichtung!
Dekubitusstadien – Das dermolex Fazit
Dekubitus verursacht eine schmerzhafte Genetik und körperliches und seelisches Leiden. Durch die Einschränkung der Funktionsfähigkeit (Gehen oder Sitzen ist nicht möglich), kommt es zu einer Einschränkung der Selbständigkeit, des Ausgangs und damit der Freiheit. Der Dekubitus hat auch eine Beeinträchtigung des Selbstbildes und der Beziehung zu anderen zur Folge, die mit dem Vorhandensein der Wunde, dem eventuellen Ausfluss und dem Geruch der Wunde verbunden ist.
Mit einer umfassenden Beurteilung und richtigen Einteilung in die entsprechenden Dekubitusstadien kann ein ganzheitlicher Pflegeplan erstellt und das Leiden der Patienten verringert werden. Denn Wundliegen ist häufig ein Pflegefehler!
dermolex möchte mit Aufklärung helfen, frühzeitig reagieren zu können! Wir sind der Meinung, dass mit der richtigen Pflege und Vorsorge den Patienten das Wundliegen nicht zusätzlich peinigen muss.
In unserem Shop führen wir Produkte gegen Dekubitus. Wenn Sie Fragen haben, dann freuen wir uns auf eine Nachricht von Ihnen. Lesen Sie außerdem in unserem Blog weitere Beiträge zu diesem und verwandten Themen.
FAQ – Häufig gestellte Fragen
Dekubitus ist eine Verletzung, die die Haut und das darunter liegende Gewebe zerstört. Sie entsteht, wenn ein Bereich der Haut längere Zeit unter Druck gesetzt wird.
Bei einer Wunde im Dekubitus Grad 1 können Sie den Bereich vorsichtig mit milder Seife und Wasser waschen. Verwenden Sie bei Bedarf eine Feuchtigkeitssperre, um den Bereich vor Körperflüssigkeiten zu schützen. Tragen Sie ein Anti-Dekubitusgel auf oder fragen Sie Ihren Arzt, welche Art von Feuchtigkeitscreme Sie verwenden sollten. Von kosmetischen Produkten ist abzuraten.
Dekubitus wird in vier Kategorien eingeteilt: Grad 1 – Hautverfärbung, in der Regel rot, blau, violett oder schwarz. Grad 2 – gewisser Hautverlust oder Schäden, die die obersten Hautschichten betreffen. Grad 3 – Nekrose (Absterben) oder Schäden an der Hautstelle, die auf die Hautschichten beschränkt sind. Grad 4 – Nekrose (Absterben) oder Schädigung des Hautareals und der darunter liegenden Strukturen, wie Sehnen, Gelenke oder Knochen.
Häufige Symptome sind Schmerzen, Brennen oder Juckreiz. Die Stelle kann sich anders anfühlen als die umgebende Haut: fester oder weicher, wärmer oder kühler. Möglicherweise bemerken Sie eine Rötung auf Ihrer Haut. Wenn Sie eine dunklere Haut haben, kann der verfärbte Bereich violett oder bläulich werden. Mit einem Fingerdrucktest können Sie eine Veränderung erkennen. Die Stelle verfärbt sich nicht weiß, wenn Sie darauf drücken. Das bedeutet, dass weniger Blut in den Bereich gelangt.
Beobachten Sie täglich den Hautzustand des Patienten und ändern Sie regelmäßig die Position im Bett oder im Rollstuhl, solange sein Gesundheitszustand dies zulässt. Wechseln Sie regelmäßig die Bettwäsche und achten Sie auf eine gute Körperhygiene, indem Sie die gefährdeten Bereiche nach der täglichen Körperpflege gründlich abtrocknen und mit einer Dekubitussalbe versorgen. Schützen Sie den Patienten vor Mazeration durch die Wahl spezieller Anti-Dekubitus-Hilfsmittel. Es wichtig, dass der Betroffene ausreichend Nahrung und Flüssigkeit zu sich nimmt, um eine Verschlechterung des Allgemeinzustands zu vermeiden.
Das Ziel der Behandlung von Druckgeschwüren der Stufe 2 ist es, den Bereich abzudecken, zu schützen und zu reinigen. Wie immer ist die Verringerung des Drucks auf den Bereich der Schlüssel zur Wundheilung. Bei rascher Behandlung kann ein Dekubitus Grad 2 schnell abheilen. Um die Wundheilung zu unterstützen, sollte der Schwerpunkt auf einer angemessenen Ernährung und Flüssigkeitszufuhr liegen. Im Allgemeinen werden Druckgeschwüre, die sich über das Stadium 2 hinaus entwickeln, als Folge eines Mangels an Pflegemaßnahmen betrachtet. Sprechen Sie umgehend mit dem behandelten Arzt und/oder dem Pflegepersonal!
Das könnte Sie auch interessieren
Was sind hyperallergene Produkte und warum brauchen wir sie?